Últimas investigaciones sobre esta enfermedad han revelado nuevos datos sobre cómo aparece, cómo se transmite, qué síntomas sufrimos si la padecemos... Y lo que es mas importante, ¿Cómo podemos eliminarla?
Adjuntamos en esté post, un vídeo que podeis encontrar en Youtube, donde todas estas cuestiones vienen explicadas a la perfección.
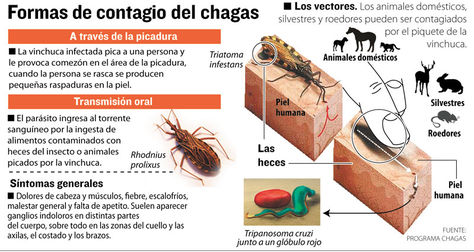
La enfermedad de Chagas es causada por un parásito. Es común en América Latina pero no en los Estados Unidos. Es diseminada por insectos hematófagos (que se alimentan de sangre) infectados, conocidos como vinchucas (o "chinche gaucha" o "chinche besucona" o "chupadora" o "voladora" o "barbeiros" o "chipos"). Es causada por el protozoo Trypanosoma cruzy. Esta enfermedad se encuentra principalmente en la parte continental de América Latina pero en las últimas décadas se ha observado en muchos otros países.
Cuando un insecto lo pica, generalmente en el rostro, deja excrementos infectados. La infección puede producirse al frotarse los ojos o la nariz, en la herida de la picadura o una cortadura. La enfermedad también puede diseminarse a través de los alimentos contaminados, una transfusión de sangre, un órgano donado o de madre a hijo durante el embarazo.
Síntomas característicos:
- Fiebre
- Síntomas gripales
- Erupción cutánea
- Párpado inflamado
Estos síntomas tempranos suelen desaparecer espontáneamente. Sin embargo, si no se trata, la infección queda en su cuerpo. Más adelante puede causar problemas intestinales y cardíacos serios.
Un examen físico y de sangre puede diagnosticar la enfermedad. También pueden ser necesarios otros exámenes para determinar si la enfermedad ha afectado sus intestinos o corazón.
Tratamiento
Puede tratarse con Benznidazol y también con Nifurtimox ya que ambos matan el parásito.Ambos son eficaces al 100% si se administran al comienzo de la infección en la etapa aguda.
Estos medicamentos también están indicados en caso de reactivación de la infección y en los pacientes al principio de la fase crónica.
Este tratamiento debe ofrecerse a los adultos infectados, especialmente a los que no presenten síntomas ya que puede frenar la progresión de la enfermedad.
Además de esto, puede ser necesario administrar un tratamiento específico para las manifestaciones cardíacas o digestivas.
En cuanto al control y prevención de la enfermedad no hay vacuna por lo que el método más eficaz para prevenirla es el control vectorial.
La OMS recomienda los siguientes métodos:
- Rociamiento de las casas y sus alrededores con insecticidas.
- Mejora de las viviendas para prevenir la infestación por el vector.
- Medidas preventivas personales, como los mosquiteros.
- Cribado de la sangre donada.
- Buenas prácticas higiénicas en la preparación, transporte, el almacenamiento y el consumo de alimentos.
- Pruebas de cribado en órganos, tejidos y células donadas y en los receptores de estos.
- Cribados de los recién nacidos y otros niños de las madres infectadas.
Datos de interés
- Enfermedad endémica en 21 países de las Américas afectando de 6 a 8 millones de personas.
- Durante el siglo XX causo más muertes que la Malaria y más que todas las otras enfermedades tropicales combinadas.
- En las Américas se registran 28000 nuevos casos cada año y 8000 recién nacidos se infectan durante la gestación.
- En la actualidad 65 millones de personas en las Américas viven en áreas expuestas al Chagas y están por lo tanto en riesgo de contraer la enfermedad.
Noticias;


 supervivientes.
supervivientes.